
▲徐姓少女(右二)造血幹細胞移植成功,她和父母開心與主治醫師蕭樑材(右一)合照。(圖/北榮)
18歲高三徐姓少女,106年4月發生猛爆性肝炎,併發重度再生不良性貧血,6月接受免疫抑制治療,但效果不彰,持續全血球嚴重低下(白血球持續小於100/cumm,正常值為4000~10000/cumm)、頻繁輸血、加上合併免疫功能不全,反覆發燒,被診斷為敗血症、菌血症、頸部軟組織感染及侵襲性黴菌肺炎,106年7月13日,從其他醫院轉至台北榮總,經過評估後,決定施以造血幹細胞移植治療。
56歲父親 救回18歲女兒
徐姓少女因全血球嚴重低下併發多種感染,雖使用多種抗生素,若短期內血球無法恢復,將無法控制感染。她又是獨生女,非親屬造血幹細胞配對及移植最快也需一至兩個月,醫療團隊決定緊急啟動「半相合造血幹細胞移植」,建議由56歲父親捐贈,住院不到三周,完成骨髓及周邊血液造血幹細胞移植。經醫療團隊不眠不休的努力,徐姓少女全血球低下逐漸進步並恢復至正常,不需依賴輸血,感染逐漸改善,在抗排斥藥物控制下,未出現嚴重併發症,順利出院,107年9月展開大學新生活。
移植後 淋巴瘤獲得控制
61歲陳女士於106年8月確診為晚期T細胞淋巴瘤,傳統化療效果不佳,尋求異體血液幹細胞移植。經兄弟姐妹及非親屬捐贈者配對後,原希望使用配對比較吻合的非親屬捐贈者進行移植,因捐贈者家屬反對,考量淋巴瘤病情,107年3月,由她35歲的獨生女捐贈完成移植,淋巴瘤病況獲得控制。
造血幹細胞是位於骨髓的獨特細胞,可進一步發展形成紅血球、白血球和血小板,而異體造血幹細胞移植為目前治癒血液惡性疾病,如白血病、先天性或後天性造血組織疾病的重要治療方式。近十年來,台北榮總自體及異體造血幹細胞移植個案數累計近千人。
半相合更易找到捐贈者
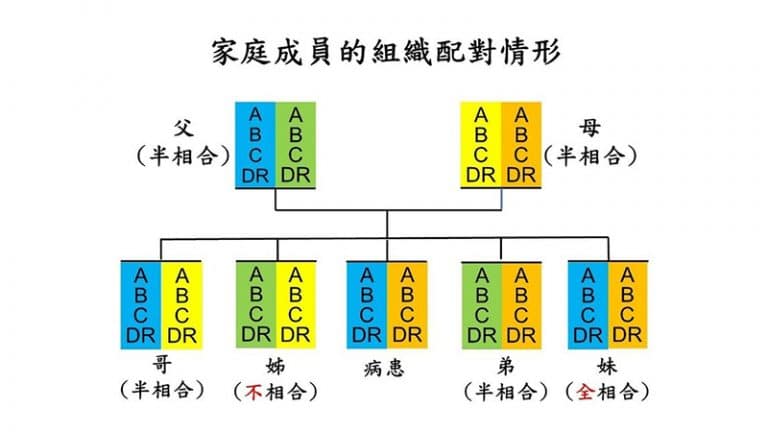
▲組織配對依據人類白血球抗原(HLA)基因型的相合情形,基因座落在第六對染色體(A、B、C、DR)。 (圖/蕭樑材)
人類白血球抗原(HLA)全相合的親屬捐贈者是造血幹細胞移植的首選,基因座落在第六對染色體(「A、B、C、DR」),父母各自遺傳一半的染色體給子女,兄弟姊妹間有25%配對全相合機率,如圖示中的妹妹與病患。
其次為HLA全相合的非親屬捐贈者,半相合的配對機率更高,如圖示除姊姊是不相合外,病患的父親、母親、哥哥及弟弟均可成為半相合幹細胞移植的可能捐贈者。
若無合適的親屬捐贈者,要找到合適的非親屬捐贈者,需經漫長等待配對成功。由於病患數量愈來愈多、出生率及捐贈風氣降低,想找到合適捐贈者更加困難。對於需接受異體移植患者來說,半相合移植來源可擴及旁系親屬,患者的父母、兄弟姐妹、子女,甚至患者或患者父母的表親兄弟姐妹都有機會捐贈,要求較低的移植,提供更多機會,更容易找到捐贈者,提升異體幹細胞移植治療的可能性。
以往半相合移植需克服的阻礙,主要為造血功能恢復較慢、免疫重建速度亦慢、移植物對抗宿主疾病(graft-versus-host disease, GvHD)嚴重、移植相關死亡高等諸多問題。近年來通過使用移植後以化學治療藥物調節免疫反應等策略,GvHD發生率已較低。因此,半相合造血幹細胞移植的需求及應用趨勢逐漸增加,相關造血幹細胞移植的研究亦在全球如火如荼進行中,以求盡量減少GvHD的併發症,增加有移植需求的病患治療的機會。
造血幹細胞移植是治療嚴重再生不良性貧血非常重要的方法,除釐清疾病本身嚴重程度是否需要移植之外,是否有合適的捐贈者也很重要,在沒有適當的全相合親屬移植的狀況下,若狀況緊急無法接受長時間等待非親屬配對成功,病患不再是無藥可治,半相合移植仍是可以考慮的治療選擇,呼籲病患勇敢接受治療,擁有美好的人生。
文章轉載自元氣網【造血幹細胞移植 不須完全配對】
※想暸解更多再生緣細胞儲存與應用的資訊,歡迎與我們的專業顧問一對一諮詢喔!








